La gencive saine
Une gencive saine est rose clair, ne saigne pas lors de la prise d’aliments ou lors du brossage, et certainement pas spontanément.
Dans une situation saine, la couronne de la dent est visible. La racine de la dent est ancrée dans l’os maxillaire, la gencive recouvre cet os et entoure fermement la base de la dent. Un petit sillon d’une profondeur maximale de 3 mm existe entre la gencive et la dent.
La gingivite
Plus d’un million de bactéries sont présentes dans la cavité buccale : elles se trouvent dans la salive, dans les glaires et se fixent aussi sur les dents. Si ces bactéries ne sont pas éliminées tous les jours par le brossage ou par l’emploi d’accessoires interdentaires, ces microbes se développent et forment une fine pellicule collante blanche ou jaunâtre, appelée la plaque dentaire. Cette plaque dentaire adhère là où le brossage est difficile d’accès, comme à la jonction des dents et de la gencive ou entre les dents.
La plaque dentaire est aussi en mesure d’absorber les minéraux de la salive, formant ainsi le tartre. Ce tartre se dépose non seulement sur, mais également au-dessous de la gencive. Seul un dentiste ou un parodontiste est en mesure d’effectuer le détartrage.
Les dépôts bactériens se trouvant dans la plaque dentaire peuvent occasionner une inflammation, nommée gingivite, dont les symptômes sont une gencive rougeâtre, gonflée, saignant facilement au toucher, comme lors du brossage ou de la prise d’aliments.
Dans la plupart des cas, la gingivite est indolore et se limite à une inflammation à la jonction de la gencive, et elle peut être traitée aisément. Afin d’éliminer plaque dentaire et tartre, le nettoyage des dents ainsi que le détartrage doivent être réalisés par un praticien. Il s’en suivra une explication sur l’hygiène bucco-dentaire et la manière dont les dents doivent être brossées.
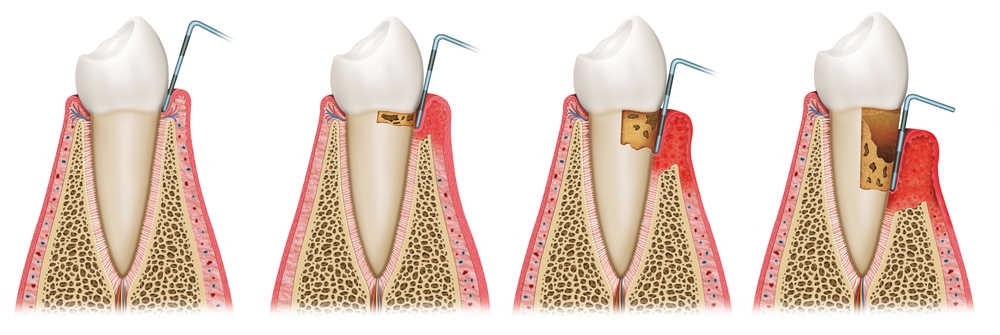
La parodontite
Si la gingivite n’est pas traitée,
l’inflammation va se propager à l’os maxillaire. Ceci s’appelle la parodontite.
Tout comme la gingivite, lors d’une parodontite la gencive est rouge, gonflée
et perd de sa fermeté. La gencive se rétracte creusant ainsi le sillon gingival
dans lequel se forment des ulcérations, nommées les poches. Et
comme les fibres de soutien sont également infectées, l’os dans lequel les
dents sont ancrées se dégrade.
La parodontite est reconnaissable à l’aspect
rougeâtre et gonflé de la gencive ainsi que l’apparition de saignements. Si la
parodontite est avancée, une mauvaise haleine persistante peut survenir et par
le fait même que la gencive se rétracte, les dents semblent plus longues.
Chez les fumeurs, ces signes peuvent ne pas être
aussi évidents à cause de l’action de la nicotine sur les petits vaisseaux.
Les conséquences
Une parodontite peut agir sur deux plans
: local et systémique.
Lors d’une parodontite non traitée, les fibres de soutien deviennent un foyer
infectieux agressant les dents et pouvant évoluer vers la perte de celles-ci.
D’autre part, en plus de l’effet local, la condition physique générale peut
être influencée. Les bactéries se situant dans les poches sous les gencives
vont se propager dans le sang précipitant la dissémination des microbes
dans tout l’organisme. Les personnes souffrant de parodontite peuvent être
sujettes à des problèmes cardiovasculaires.
Chez le diabétique, la parodontite non traitée rend le contrôle de la glycémie plus difficile.
Les facteurs de risque
Un bon équilibre entre la plaque dentaire et la défense immunitaire n’évolue généralement pas en une inflammation gingivale. Toutefois, si cet équilibre est perturbé, le risque d’une gingivite ou d’une parodontite peut survenir.
Cette stabilité peut être fragilisée par une mauvaise hygiène bucco-dentaire entraînant l’augmentation et/ou l’altération de la plaque dentaire (une augmentation du nombre de bactéries contaminant ainsi la gencive). L’équilibre peut également être affaibli par une altération de la résistance naturelle diminuant par conséquence le processus de formation et d’action des anticorps.
L’efficacité de la défense immunitaire est génétique. Certaines personnes résistent difficilement aux infections et peuvent contracter dès un très jeune âge une forme sérieuse de parodontite. Le tabagisme, le diabète, le stress, la prise de médicaments ainsi que les changements hormonaux sont également à la base d’une diminution des défenses naturelles de l’organisme contre les bactéries.
• Le tabagisme. Le risque de développer des problèmes gingivaux est beaucoup plus élevé chez les fumeurs, étant donné que leurs gencives sont moins irriguées par les petits vaisseaux sanguins et que leur réponse immunitaire aux bactéries est réduite. Il est dès lors certain que fumer augmente le risque de développer une parodontite et diminue la chance de guérison. Arrêter de fumer mène à un meilleur résultat.
• Un diabète mal contrôlé. Un traitement diabétique mal équilibré augmente le risque de contracter une parodontite. Et inversement, une parodontite non traitée peut entraîner une résistance à l’insuline et donc favoriser la dérégulation de la glycémie.
• Le stress. Le stress peut être à l’origine de modifications endocriniennes et du système immunitaire. Le stress peut ainsi influencer l’état de santé général et plus particulièrement celui des gencives. Le stress est aussi à l’origine de modifications de comportements, voire une indifférence vis-à-vis de l’hygiène bucco-dentaire, augmentant ainsi le risque d’affections parodontales.
• Les changements hormonaux. Une sensibilité aux infections gingivales a été démontrée lors de la puberté ou de la grossesse.
• La prise de médicaments. Certains médicaments peuvent diminuer la résistance systémique ou réduire la production de salive. D’autres, prescrits contre une hypertension artérielle ou comme antiépileptique, peuvent provoquer un gonflement de la gencive. Le brossage devient moins efficace et la situation peut ainsi évoluer en une inflammation gingivale.
